Zusammenfassung
Das Versagen des DSM (zu einer möglichst fruchtbaren Forschung im Bereich der Psychosen beizutragen, Anm. d. Übersetzers) hat zu einer Verschiebung vom "naturalistischen" Paradigma der traditionellen wissenschaftlichen Medizin zum "normativistischen" Paradigma für Krankheiten geführt. Allerdings könnte dieses Versagen auch auf ungeeignete Phänotypen zurückzuführen sein. In der Tat, gute Phänotypen sollten mehr als nur reliabel sein, sie sollten auch gewisse natürliche Grundlagen haben. Die Wernicke-Kleist-Leonhard-Schule hat solche natürlichen Phänotypen hervorgebracht, herausgearbeitet anhand von Langzeitbeobachtungen, wobei sie sich drei Schlüsselprinzipien nutzbar machte, um den Beschreibungsvorgang zu optimierten. An erster Stelle das elementare Symptomprinzip, das Symptome in Symptomkomplexe integriert. Zweitens das longitudinale Prinzip, das einen Patienten für sein ganzes Leben einem Phänotyp zuordnet. Drittens das Prinzip der familiären Häufung, das davon ausgeht, dass der Phänotyp im Falle einer familiären Häufung stets der gleiche ist. Daraus lassen sich 35 wichtige Phänotypen ableiten von guter Reliabilität, aber auch guter prädiktiver Validität und guter differentieller Validität hinsichtlich Alter des Auftretens, Erblichkeit, fetalen Ereignissen und Therapieresponz. Diese Phänotypen könnten für die nächste Generation von Forschern im Bereich der Psychoseforschung inspirierend sein.
Übersetzung von Markus Hanke, UPD Bern
Einleitung
Der Bereich der endogenen Psychosen ist derjenige in der Psychiatrie, für den die "Hypothese der zerebralen Erkrankungen" am wahrscheinlichsten sein dürfte. Leider hat die "sklavische Adoption" der DSM in den letzten 40 Jahren das Grab des traditionellen medizinisch-wissenschaftlichen Ansatzes gegraben. Die definierten Entitäten waren nicht gut genug, und zwei Vorgaben des DSM machten sie für die Forschung ungeeignet: Kriterien konnten nicht geändert werden, was jeden Versuch zur Optimierung der phänotypischen Beschreibungen behinderte, und die atheoretische Haltung schloss selbst grobe ätiologische oder physiopathologische Hypothesen aus, resultierend aus der Vermengung endogener und neurotischer Formen. Das traditionelle Paradigma der wissenschaftlichen Medizin, das man das naturalistische Paradigma der "pathologischen Dysfunktion" nennen könnte, besagt jedoch, dass eine Krankheit eine natürliche morbide Entität darstellt, die als erklärendes kausales Modell klinischer Erscheinungen definiert ist. Das Modell wird auf biologischer Ebene, d.h. auf einer anderen als der phänomenologischen Ebene, als Dysfunktion eines physiologischen Prozesses oder als dessen Ursache angegeben. Es ist dieses Modell, das "validiert" werden kann, indem die naturgegebene Logik für die gesamten charakteristischen Merkmale des Phänotyps entdeckt wird. Diese Validierung beginnt in der Regel mit der "Korrelationsmethode", die eine robuste und spezifische Assoziation des vermeintlichen Phänotyps mit biologischen oder physiologischen Biomarkern für die Dysfunktion aufzeigt, z.B. Pathologie, Biochemie, Immunologie, Elektrophysiologie oder Genetik. Noch überzeugender wird das Modell durch die "experimentelle Methode" validiert, entweder durch Reproduktion klinischer Erscheinungen mittels Induktion der kausalen Dysfunktion im Tierversuch oder durch deren Beseitigung bei der Korrektur der kausalen Dysfunktion. In den Händen des Arztes werden dann Biomarker zu Screening-Tests und korrektive Erfahrungen zu Therapien.
Die immer wiederkehrenden Versäumnisse bei der Validierung von ICD- oder DSM-Einheiten liessen in der Psychiatrie ein erhebliches Misstrauen gegenüber dem traditionellen Paradigma der wissenschaftlichen Medizin entstehen. Der Leitgedanke sei daher, sich den dimensionalen Ansätzen zuzuwenden, ohne Berücksichtigung des damit einhergehenden Paradigmenwechsel d.h. der Übernahme des "normativistischen" Paradigmas der "pathologischen Abweichung“. Dabei wird die Pathologie als "Anomalie" umformuliert, definiert als die Abweichung eines Merkmals oder einer Dimension von der Norm. Es impliziert die Annahme von mehreren Ursachen für sehr kleine Effekte. Obwohl es für die Untersuchung von komplexen Merkmalen in normalen Populationen wie in der Psychologie oder Populationsgenetik nützlich erscheint, ist es unangebracht, morbide Entitäten zu finden, die aus einer einzigen und spezifischen Ursache stammen. Kein Wunder daher, dass dieses Paradigma es nicht erlaubt hat, bereits bekannten Krankheiten, wie z.B. der Parkinson-Krankheit und der supranuklearen Lähmung, auf die Spur zu kommen.
Die Erfolglosigkeit des traditionellen Paradigmas der wissenschaftlichen Medizin könnte hingegen auch schlichtweg auf die Verwendung unangemessener Phänotypen zurückzuführen sein. Dabei definieren wir einen "Phänotyp" als eine Reihe von beobachtbaren Merkmalen, die von einer Gruppe von Patienten so "typisch" geteilt werden, dass sie sich auf natürliche Weise anhäufen. Dazu gehört die klinische Symptomatik, d.h. die Menge und die Zusammensetzung der bei der Untersuchung der Patienten beobachteten Symptome und klinischen Zeichen, und ihr Verlauf: in welcher Weise die Symptome auftraten, die Persistenz der einen und das Verschwinden der anderen oder sogar der Wechsel von einem klinischen Erscheinungsbild zum anderen etc. Daneben können auch typische kontextuelle Elemente die Beschreibung eines Phänotyps bereichern: Alter des Auftretens, familiäre Häufung, Risikofaktoren, Therapieresponz, etc.
Welche Eigenschaften sollte ein Phänotyp haben, um ein guter Kandidat für den Validierungsprozess zu sein? Die einzige geforderte Eigenschaft von den sehr technisch geprägten Instrumenten der ICD-8/9 und DSM-III : Reliabiltät (Zuverlässigkeit), d.h. eine gute Inter-Rater-Reproduzierbarkeit. Doch Reliabilität reicht nicht aus. Gute Phänotypen sollten zunächst einige "natürliche Clusterbildungs"-Grundlagen aufweisen. Diese können nur beobachtungsgeleitet durch Verbesserung ihrer Beschreibung gesichert und anhand der Erfüllung weiterer Eigenschaften verfeinert werden. Das erste Qualitätsmerkmal eines chronischen Phänotyps ist seine Stabilität. Auch wenn sich die klinische Symptomatik bei einem Patienten von Zeit zu Zeit ändert, geht die einfachste und wahrscheinlichste Hypothese davon aus, dass er nur an einer und nicht an zwei oder drei verschiedenen Krankheiten leidet. Ein zweites Qualitätsmerkmal eines natürlichen Phänotyps ist seine Plausibilität, d.h. inwieweit neue klinische Beobachtungen noch mit der "üblichen" Definition übereinstimmen. Ein drittes Qualitätsmerkmal könnte aus der Stabilität und der Plausibilität abgeleitet werden: die Fähigkeit, die Symptome und den Verlauf gemäß der phänotypischen Beschreibung frühzeitig absehen zu können, was man als prädiktive Validität bezeichnet. Die Test-Retest Reproduzierbarkeit nach einem langen Zeitintervall von Phänotypen mit unterschiedlicher Entwicklung kann als ein Maß dafür interpretiert werden. Das letzte vierte Qualitätsmerkmal ist die spezifische Assoziation des Phänotyps mit einem "externen Verifikator", d.h. ein phänomenologisches Merkmal, entweder klinisch oder kontextuell, das nicht Teil der ursprünglichen Beschreibung ist, z.B. Erblichkeit, Geschlechtsunterschied, Therapieresponz.
Diese differentielle Validität wird vom Prüfer anhand einer direkten differentialdiagnostischen Gegenüberstellung eines Phänotyps mit mindestens zwei weiteren Phänotypen beurteilt. Die Verbesserung der Phänotyp-Beschreibung auf eine oder mehrere dieser Eigenschaften entspricht der Heuristik in der traditionellen Medizin, mit einer nachvollziehbaren "natürlichen Entität" zu beginnen. Dies bedingt eine empirische Herangehensweise durch ein konstantes Hin und Her zwischen Beobachtung und Beschreibung.
Internationale Klassifikationen wurden nicht empirisch, sondern im Konsens erstellt, ein Prozess, der sich eher an einer minimalen allgemeinen Erkenntnis orientiert, nämlich der kraepelinischen Dichotomie. Historisch bedingt war die Reliabilität die einzige Eigenschaft, die in ihrer Entwicklung verbessert wurde. Aber aus diesem Versäumnis zu schlussfolgern, dass es keine natürlichen Phänotypen im Bereich der endogenen Psychosen gibt, führt ins entgegengesetzte Extrem. Unser Ziel ist es, die Psychoseforschung an die Phänotypen der Wernicke-Kleist-Leonard-Schule (WKL) zu erinnern, wie sie in der letzten Version von Leonhards Klassifikation beschrieben sind. Die bipolare vs unipolare Unterscheidung in ICD/DSM entstand aus dieser Schule, obwohl die ursprüngliche Auffassung hierzu erheblich vereinfacht wurde. Nach einer Einführung in die Klassifikation, unter Betonung ihrer differentiellen und prädiktiven Gültigkeit, werden wir die Prinzipien hervorheben, die ihren empirischen Aufbau bestimmen. Am Schluss werden wir noch auf ihre Reliabilität und Stabilität eingehen.
Einführung in die WKL-Klassifikation
Konzeptioneller Rahmen
Die WKL-Klassifikation bezieht sich auf "endogene Psychosen". "Psychose" steht für Störung im Verhältnis zur Realität, was von affektiven Störungen bis hin zu Psychosen im ICD/DSM reicht. "Endogen" ist i.S. des triadischen Systems von Kraepelin zu verstehen, in dem psychiatrische Symptome entweder organisch (oder exogen, d.h. sekundär zu einem medizinischen Zustand, einschließlich substanzbezogen), reaktiv (neurotisch) oder funktional (endogen) sein können. Letzteres bedeutet, dass kein medizinischer Umstand oder psychodynamischer Kontext die klinischen Manifestationen zu erklären scheint. Die Endogenität deutet auf eine kryptogene Natur hin, d.h. eine Hirnstörung, die erst noch entdeckt werden muss. Betrachten ICD und DSM exogene Ursachen, so wird durch ihr atheoretisches Prinzip die Unterscheidung zwischen Neurose und Endogenität aufgehoben. Auf der "psychotischen" Seite fallen stressbedingte kurze psychotische Reaktionen wie bei Borderline-Persönlichkeits-störungen, psychotischen posttraumatischen Belastungsstörungen oder psychotischen Körperdysmorphosen nicht in den Bereich endogener Psychosen. Der größte Unterschied liegt jedoch auf der "affektiven" Seite, reaktive und neurotische Depressionen fallen in der WKL-Klassifikation nicht in den Bereich der endogenen Psychosen.
Darstellung der Klassifikation
Für einen ICD/DSM geschulten Psychiater erfordert das Verständnis der WKL-Klassifikation von diesem die Bereitschaft, einen Schritt zurück zu treten, um einen anderen Blickwinkel zu gewinnen. Diese neue Perspektive sollte nicht so sehr die Gemeinsamkeiten der Phänotypen, d.h. die Neigung für psychotische Symptome, berücksichtigen, sondern vielmehr in welchem Aspekt sich diese voneinander unterscheiden. In der Tat gibt es viele Phänotypen, bei denen die Psychose nicht zentral, sondern im Wesentlichen als Ausdruck einer unspezifischen Reaktion anzusehen ist, so wie psychotische Symptome sekundär zu einer körperlichen Veränderung oder Erkrankung auftreten können. Andersherum, wenn psychotische Symptome der Kern des Phänotyps sind, zeigen sie spezifische Merkmale, die andere ausschließen.
Die WKL-Klassifikation umfasst 35 "massgebliche" Phänotypen. Es gibt eine solche Fülle von Symptomen und klinischen Erschinungsformen, dass jeder Versuch, sie systematisch auf der Basis einer Checkliste zu erforschen, zur Herausforderung wird. Bisherige Versuche scheiterten wahrscheinlich daran, dass die Symptome aus Sicht der WKL für sich genommen keine Bedeutung haben, sondern erst dann, wenn sie Teil eines Symptomkomplexes sind (siehe später). Meistens kann die phänotypische Diagnose am Ende der ersten Episode einigermaßen sicher gestellt werden, aber die Diagnosegenauigkeit wird noch weiter erhöht, wenn eine langfristige Nachbeobachtung möglich ist. Die zeitumspannende Rekonstruktion sollte es ermöglichen, den Verlauf, d.h. schubförmig-remittierend, schubförmig-progressiv oder rein progressiv, anzugeben, sowie um akute klinische Erscheinungen, z.B. monomorphe vs. polymorphe, und Restsymptome, falls vorhanden, zu spezifizieren.
Die folgende Darstellung der WKL-Klassifikation wurde zwangsläufig vereinfacht. Tabelle 1 fasst i.S. einer praktischen Einteilung die am stärksten betroffenen psychischen Komponenten zusammen: Affekt, Denken und psychomotorisches System.
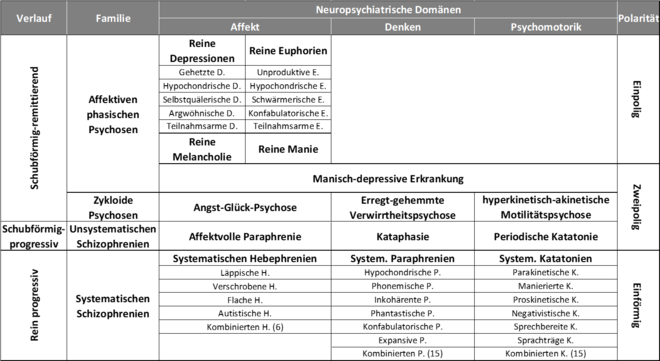
Tabelle 1 Überblick über die WKL-Phänotypen. Es werden nur die 35 Hauptformen angezeigt, die 36 Nebenformen sind paarige Kombinationen systematischer Schizophrenien.
Monopolare Phänotypen mit rein rezidivierendem Verlauf
Reine Melancholie und reine Manie
Reine Melancholie und reine Manie sind monopolare Gemütskrankheiten. Der Begriff "monopolar" wird hier anstelle von "unipolar" verwendet, um an die Unterschiede zwischen dem ursprünglichen WKL-Konzept und dem ICD/DSM-Konzept zu erinnern. Erstens betrifft die Monopolarität nicht nur den melancholischen, sondern auch den manischen Pol. Demgemäss wird eine symptomatische Stabilität oder Monomorphie und letztendlich das Fehlen eines gemischten oder unvollständigen Zustands angenommen (siehe manisch-depressive Erkrankung). Demgegenüber gibt die unipolare Störung des ICD/DSM keinen klinischen Hinweis auf die Differentialdiagnose bei bipolaren Formen. Unipolarität betrifft nur den depressiven Pol, trotz einer unabhängigen Bestätigung der reinen Manie in der Zürcher Kohorte. Es wird lediglich darauf hingewiesen, dass der Patient bis zum Tag der Untersuchung nur depressive Episoden hatte.
Reine Melancholie überwiegt, sie betrifft etwa 15% aller endogenen Psychosen, während die reine Manie weit unter dem Prozentsatz liegt. Der Verlauf ist rein schubförmig, obwohl die Episoden mehrere Jahre andauern können, besonders bei reiner Manie. Die Symptome sprechen typischerweise auf aktuelle Therapeutika an. Reine Melancholie und reine Manie zeigen sehr wenig Erblichkeit mit etwa 3% der betroffenen Verwandten ersten Grades im Gegensatz zur manisch-depressiven Erkrankung.
Reine Depressionen und reine Euphorien
Dies sind monopolare Phänotypen, d.h. das gleiche Krankheitsbild wird entlang derselben Episode beobachtet, bleibt bei Rezidiven gleich und zeigt keine Auslenkung zum anderen Pol. Die 5 reinen Depressionen und die seltenen 5 reinen Euphorien, d.h. mit expansiver Stimmung, sind weniger breit affektiv aufgeladen und zeigen häufiger psychotische Inhalte. Für die gehetzte oder auch die teilnahmsarme Depression ist dies nicht zwingend erforderlich, aber bei anderen Phänotypen müssen spezifische psychotische Symptome beobachtet werden: eine besondere Art wahnhafter Schuld bei selbstquälerischer Depression, eine bestimmte Art von Verfolgungsideen bei argwöhnischer Depression und eigenartige zoenästhetische Halluzinationen bei hypochondrischer Depression.
Keine Schwierigkeiten gibt es bei der Diagnose einer gehetzten Depression als affektive Störung gemäss ICD/DSM. Dagegen werden teilnahmsarme Depressionen oft als chronische Depersonalisierungsstörung diagnostiziert. Die drei anderen können den schizoaffektiven Störungen zugeordnet werden. Diese Phänotypen werden bei etwa 4% aller stationären endogenen Psychosen beobachtet. Episoden können mehrere Jahre andauern, oft mit sehr steilem Beginn und Ende. Symptome respondieren weniger auf aktuelle Therapeutika als reine Melancholie. Es gibt nur eine sehr geringe familiäre Belastung, anders als bei der manisch-depressiven Erkrankung, 3% vs. 22-36%.
Bipolare Phänotypen mit rein rezidivierendem Verlauf
Das WKL-Konzept der manisch-depressiven Erkrankung, kurz MDE, ist vom Kraepelinischen „manisch-depressiven Irresein" und dem ICD / DSM-Konzept der bipolaren Störungen abzugrenzen. Die WKL-Schule unterscheidet nicht nur bipolare von monopolaren Phänotypen, die im Kraepelinischen Konzept zusammengeführt wurden, sondern schlägt sieben bipolare und zwölf monopolare Phänotypen vor. Die MDE ist nur eine dieser bipolaren Formen, neben drei zykloiden Psychosen und drei unsystematischen Schizophrenien. Unter ihnen ist die MDE der rein affektivste und häufigste Phänotyp, der etwa 19% der Patienten mit endogener Psychose ausmacht. Obwohl die MDE als Archetyp der bipolaren Erkrankungen angesehen werden kann, gibt es viele Unterschiede zwischen diesen. Im Gegensatz zur bipolaren Störung des ICD/DSM erlauben klinische Merkmale zunächst die Unterscheidung von reiner Manie und MDE. Zweitens können viele Patienten nur depressive Rezidive haben und dennoch als MDE diagnostiziert werden, da die depressiven Manifestationen der MDE spezifische Merkmale aufweisen, von denen einige auch unter dem Etikett der bipolaren Depression wiederzufinden sind. Schließlich wird die MDE auch noch von den zykloiden Psychosen und den unsystematischen Schizophrenien abgetrennt, welche sich ihrerseits auch als bipolare Störung gemäss ICD/DSM diagnostizieren lassen.
Die erste Besonderheit des MDE-Phänotyps ist sein polymorphes Erscheinungsbild, d.h. die Fähigkeit, sich in seinen klinischen Erscheinungsformen von Zeit zu Zeit, innerhalb und zwischen den Episoden zu verändern. Die Spanne der klinischen Symptomatik ist sehr groß, MDE kann jeden monopolaren Phänotyp auf der einen und jede zykloide Psychose auf der anderen Seite nachahmen. Relevantes Merkmal ist hier die wechselnde Natur der klinischen Symptomatik. Der Auslöser für diese Wechsel kann endogen sein, zugleich reagieren diese Patienten sensibel auf den sie umgebenden Kontext, der bei ihnen eine Veränderung von Stimmung, Gedanken und/oder psychomotorische Reaktivität anzustossen vermag, z.B. können sie während des Interviews geschwätzig und lebendig sein und keine äußeren Anzeichen von Depressionen zeigen, während Apathie und psychisches Leiden zurückkehren, sobald sie das Büro wieder verlassen haben. Bei der Differentialdiagnose müssen neurotische Störungen einbezogen werden, die ebenfalls eine gewisse Stimmungsreaktivität zeigen können, wenn auch von geringerem Ausmaß, während die MDE-Episoden ihrerseits auch durch innere Konflikte oder Lebensereignisse angestossen werden können.
Ein weiteres Merkmal der MDE-Symptomatik ist ihr gemischter oder unvollständiger Charakter. "Mix" bedeutet, dass es eine inhomogene Kombination der drei psychischen Komponenten gibt: Affekt, Gedanken und Psychomotorik, z.B. Betrübtheit (gehemmter Affekt) gemischt mit rasenden Gedanken (angeregter Denkprozess) und Agitation (angeregte Psychomotorik). Das WKL-Konzept der "Unvollständigkeit" ist eine Erweiterung der erstgenannten Besonderheit, was bedeutet, dass psychische Komponenten sehr ungleich betroffen sein können und einige sogar verschont bleiben können, z.B. Betrübtheit (gehemmter Affekt) mit normaler Gedankengeschwindigkeit (normaler Denkprozess), obgleich mit Apathie (gehemmte Psychomotorik).
Episoden haben typischerweise eine kürzere Dauer, d.h. etwa um die Hälfte jener der monopolaren affektiven Phänotypen, häufig mit akutem Beginn und manchmal auch plötzlichem Ende. Bei den letzteren können Episoden sogar sehr lang sein, besonders wenn das Krankheitsbild eine erregte Depression oder eine teilnahmsarme Depression ist. Auch die Anzahl an Rückfällen ist häufiger, mit kürzeren Intervallen zwischen den Episoden im Vergleich zu monopolaren Störungen, die mit zunehmendem Alter weiter abnehmen.
Die erbliche Belastung ist mit 22-36% der betroffenen Verwandten ersten Grades deutlich höher als bei monopolaren Phänotypen. Diese Zahl, die von grösserer Bedeutung ist als jene mit 8% für bipolare Störungen nach ICD / DSM, ist vor allem auf die Einbeziehung der als unipolar eingestuften Depression internationaler Klassifikationen zurückzuführen. Dies zeigt die Robustheit einer phänotypischen Beschreibung, wenn sich diese innerhalb betroffener Familien als übereinstimmend erweist.
Zykloide Psychosen
Zykloide Psychosen sind bipolare Phänotypen mit rein schubförmigem Verlauf. Es werden drei verschiedene Unterformen beschrieben, unterteilt anhand der vornehmlich betroffenen psychischen Komponente:
- Psychomotorik: hyperkinetisch-akinetische Motilitätspsychose.
- Emotion: Angst-Glück-Psychose.
- Denkprozesse: erregt-gehemmte Verwirrtheitspsychose.
Zykloide Psychosen machen etwa 20% aller endogenen Psychosen aus. Ihre klinischen Erscheinungsformen sind sehr polymorph, wobei sich die Symptome von Zeit zu Zeit während der Episode ändern und sogar von einem Pol zum anderen wechseln, manchmal innerhalb weniger Sekunden. Allerdings treten die beiden Pole nie gleichzeitig bei einem Patienten auf. Der Polymorphismus ist auf Intensitätsschwankungen zurückzuführen, während das symptomatische Spektrum charakteristischer und eingeschränkter ist als das der MDE. Die Phänotypen (der zykloiden Psychosen) haben ihre Wurzeln in der von Valentin Magnan beschriebenen "bouffée délirantes aiguës des dégénérés". Beide Konzepte flossen bei der ICD-10-Diagnose von "akuten und vorübergehenden psychotischen Störungen" (auf engl. ATPD) (F23) mit ein, insbesondere die beiden polymorphen Subtypen: ohne (F23.0) und mit schizophrenen Symptomen (F23.1). Während zykloide Psychosen jedoch echte Phänotypen sind, d.h. in Längsrichtung definiert sind, stellen die beiden anderen nur eine klinische Momentaufnahme dar, d.h. im Querschnitt definiert. Ein Drittel der "bouffée délirantes aiguës" wird nach 10 Jahren in eine Schizophrenie oder schizophrene Diagnose übergehen[33], und dies gilt auch für die Hälfte der ATPD nach 5 Jahren. Außerdem hat sich gezeigt, dass sich ATPD nur in der Hälfte der Fälle mit "bouffée délirantes aiguës" und zykloiden Psychosen überlappen. Ferner sollte daran erinnert werden, dass die hyperkinetisch-akinetische Motilitätspsychose am ehesten mit der Katatonie des ICD/DSM übereinstimmt. Es ist daher nicht verwunderlich, dass die Katatonie, selbst ihr Schizophrenie-Subtyp (F20.2) gemäss ICD/DSM eine gute Prognose hat, was im Widerspruch zu der sehr schlechten Prognose der katatonen Formen Kraepelins steht.
Psychotische Episoden sind in der Regel von kurzer Dauer, in der präneuroleptischen Ära durchschnittlich etwa 3 Monate. Ein akuter Beginn und ein ebenso akutes Ende sind in bis zu zwei Dritteln der Fälle zu beobachten, aber diese beiden Merkmale sind weder sensitiv noch spezifisch.
Antipsychotika verkürzen die meisten Episoden, sollten bei Motilitätspsychosen aber mit Vorsicht eingesetzt werden, da diese besonders anfällig sind zur Ausbildung eines malignen neuroleptischen Syndroms. Antipsychotika sind auch für die Rückfallprävention wirksam, aber betroffene Patienten reagieren sehr empfindlich auf deren Nebenwirkungen. Die Aufrechterhaltung einer hohen oder sogar moderaten Dosierung, die über die Beseitigung der Episode hinausgeht, kann Abulien verursachen, die den Patienten wie eine Defizitschizophrenie aussehen lassen oder zu einer postpsychotischen Depression führen. Andererseits, wenn das Antipsychotikum über mehrere Monate beibehalten und dann ohne ein 1-2 Jahre währendes Ausschleichen abgesetzt wird, erhöht sich das Risiko eines Rückfalls auf ein Mass, das in der präneuroleptischen Ära unbekannt war. Dies alles hat die Hypothese der neuroleptischen Überempfindlichkeitspsychosen befördert. Es gibt alternative Behandlungsmethoden, da Stimmungsstabilisatoren den gleichen Grad an Rückfallprävention bieten.
Der schubförmig-remittierende Verlauf bedeutet, dass Patienten im Intervall zwischen den Episoden eine geringe Beeinträchtigung bei einer GAF um 70 aufweisen, volle Einsicht in die Pathologie entwickeln, während unabhängig von der Anzahl der Rezidive kein neues Symptom auftritt. Das bedeutet nicht, dass die Patienten keine Psychopathologie aufweisen, wenn sie remittieren. In der Tat zeigen sie oft das, was Leonard eine "akzentuierte Persönlichkeit" nannte oder was Magnan als Zeichen von "Degeneration" ansah. Aber diese Unterschiede in Persönlichkeit und Urteilsbildung sind angeboren, bereits vor den Episoden vorhanden und bleiben von deren Wiederauftreten unberührt. Insgesamt haben die Patienten einen niedrigeren durchschnittlichen IQ, wobei bis zu 10% dieser Patienten unter 70 liegen. Dies führt zu häufigeren unspezifischen MRT-Anomalien, z.B. Vergrößerung der Ventrikel, periventrikuläre Hyperintensität der weißen Substanz oder kleiner kortikaler Defekte. Diese minimalen Hirnschäden stehen auch im Einklang mit dem signifikant höheren Anteil von Müttern, die im ersten Trimester der Schwangerschaft Infektionen der oberen Atemwege aufweisen, erhöhten Geburtskomplikation und dem saisonalen Effekt im Vergleich zu Kontrollen und unsystematischen Schizophrenien. Es gibt eine geringe Erblichkeit für diese Phänotypen mit nur 5% der betroffenen Verwandten ersten Grades, die sich signifikant von MDE, Kataphasie und periodischer Katatonie, jedoch nicht signifikant von Kontrollen unterscheidet.
Patienten mit zykloiden Psychosen sind vulnerabler, weniger belastbar, was sie anfällig für rückfallauslösende Faktoren macht: Stress, Schlafstörungen, Cannabis, etc.... Frauen sind besonders empfindlich gegenüber östrogener Abnahme: 88% der Episoden beginnen in der lutealen Phase des Menstruationszyklus, deutlich mehr als bei jedem anderen Phänotyp. Das erklärt, warum zykloide Psychosen 60% der postpartalen Psychosen ausmachen, wobei allein 36% auf die Motilitätspsychose entfallen.
Phänotypen mit Herausbildung von Residualsymptomen: die Schizophrenien
Aus WKL-Perspektive besitzt der Begriff "Schizophrenie" einen prognostischen Wert, da sich diese Phänotypen zu einem anhaltenden symptomatischen Zustand entwickeln. Obwohl Abulie (Willens- und Antriebsschwäche) ein gemeinsames Merkmal dieser Residualzustände darstellt, ist sie oft nicht zentral oder kann sogar in einigen von ihnen fehlen. Sie unterscheiden sich vielmehr durch spezifische, lang anhaltende Phänomene. Daher deckt sich dieses Konzept nicht vollständig mit der kraepelinischen Vorstellung von "Dementia praecox".", deren Kennzeichen "Verblödung" oder kognitiver Abbau war. Der Begriff "systematisch" oder "unsystematisch" mag verwirrend sein, da er nichts mit "systematisierten Wahnvorstellungen" zu tun hat, d.h. der logischen Organisation wahnhafter Ideen. "Systematisch" muss hier im neurologischen Sinne verstanden werden, d.h. bezogen auf ein neurologisches "System“, vergleichbar etwa mit der amyotrophen Lateralsklerose, bei der eine Degeneration des Pyramidenbahnsystems vorliegt, während bei Parkinson-Krankheit das extrapyramidale System betroffen ist. In der WKL-Perspektive wurden "systematische Schizophrenien" aufgrund ihrer klaren und lebenslang unveränderlichen klinischen Symptomatik als Störungen eines oder zweier spezifischer "psychischer Systeme" interpretiert.
Unsystematische Schizophrenien
Vier Fünftel der unsystematischen Schizophrenien zeigen einen schubförmig-progressiven Verlauf, während ein Fünftel vor allem progressiver Natur sein kann mit kaum wahrnehmbaren Episoden. Obschon produktive Symptome ein häufiges Merkmal darstellen, sind sie doch vielleicht nicht der Kern dieser Phänotypen. Alle weisen eine spezifische Erblast auf, ohne gekreuzte Vererbung. Bestimmte Grundsymptome können bei nicht-psychotischen Verwandten beobachtet werden, insbesondere bei nicht-psychotischen obligaten Trägern, die in der Regel den Persönlichkeitsstörungen zugeordnet werden. Insgesamt profitieren unsystematische Schizophrenien sowohl von Antipsychotika als auch von Stimmungsstabilisatoren.
Affektvolle Paraphrenie oder affektive Paraphrenie
Affektvolle Paraphrenie macht nur 5% der endogenen Psychosen aus, aber etwa 10% aller ICD/DSM-Psychosen. Die Mannigfaltigkeit ihrer verschiedenen klinischen Erscheinungsformen wurde von vielen Autoren auf der ganzen Welt unabhängig voneinander erkannt. Zur Erinnerung seien hier genannt die "délire chronique d'évolution systématique" oder die chronische Wahnvorstellung mit systematischem Verlauf von Magnan, die von de Clérambault beschriebene spezifische Erotomanievorstellung, die typische "Verrücktheit" oder Paranoia wie von Kraepelin beschrieben, die "psychose hallucinatoire chronique" oder die von Henri Ey neu formulierte chronische Halluzinationspsychose, die späte Paraphrenie von Roth, "Spätschizophrenen" oder spät einsetzende Schizophrenie, wie von Manfred Bleuler beschrieben und von amerikanischen Psychiatern wiederaufgegriffen, etc.... Der Grund, warum die WKL-Schule diese vielfältigen klinischen Darstellungen als Ausdruck desselben Phänotyps ansah, ist das im "Längsprinzip" und unter dem "Prinzip der familiären Häufung" (siehe unten) weiter spezifizierte Prinzip der Übersichtlichkeit. Der Kern dieses Phänotyps ist ein von Angst bis hin zu ekstatischen Zuständen reichender pathologischer bipolarer Affekt und ein "Beziehungsyndrom" , auch „Beziehungsideen“ genannt, obwohl es wörtlich "Wahnsyndrom bezüglich (spezifischer zwischenmenschlicher) Beziehungen" bedeutet. Akute Episoden gehen typischerweise mit multimodalen Halluzinationen, einschließlich falscher Erinnerungen und mehr oder weniger systematisiertem Verfolgungs- oder Größenwahn einher, je nach Affekt. Beurteilungsfehler bis hin zur Übernahme phantastischer Ideen stehen einem allgemein gut organisierten Denkablauf gegenüber, der viele Autoren beeindruckte. Der Verlauf verschlechtert sich allmählich über einen Zeitraum von 10 bis 30 Jahren mit Zunahme anhaltender Symptome, die von einem irritierten Beziehungssyndrom bis hin zu phantastischen Wahnvorstellungen reichen. Bei den internationalen Klassifikationen werden diese Patienten meist als (paranoide) Schizophrenie, chronische Wahnstörung und (nicht näher bezeichnete) psychotische Störung diagnostiziert.
Es ist der einzige Phänotyp, der mehr Frauen als Männer betrifft (Verhältnis 3:1) und bei dem sich der Verlauf bei Frauen schneller und hochgradiger verschlechtert. Es ist auch der auf Antipsychotika am empfindlichsten reagierende schizophrene Phänotyp mit 84% Respondern. Das Alter bei Beginn ist mit einem Median von etwa 36 Jahren sehr variabel, aber mit großen Unterschieden, was das Auftreten später Neuerkrankungen erklärt. Der Phänotyp zeigt eine familiäre Häufung mit 12% der betroffenen Geschwister, aber nur 2% der betroffenen Eltern. Diese rezessive Erblichkeit mit unvollständigem Penetranzmuster wird durch eine signifikant höhere Anzahl von Patienten abgestützt, die aus blutsverwandten Ehen hervorgingen (3,3% vs. 1% für die anderen Schizophrenien und zykloiden Psychosen), während die Blutsverwandtschaft in mehrfach betroffenen Familien (13 Familien über 18%) sogar noch höher liegen könnte.
Kataphasie ist ein etwas häufigerer Phänotyp, der etwa 7% der endogenen Psychosen ausmacht, was für Deutschland eine geschätzte Prävalenz von 0,1 bis 0,2% ergibt. Es ist ein bipolarer Phänotyp, der sich hauptsächlich auf Gedanken und Sprache auswirkt. Sein erregter Pol wurde von Kraepelin mit dem Begriff "Schizophasie" beschrieben. Wird die Symptomatik bei einem Patienten häufig von einem Pol dominiert, so lassen sich in mehrfach betroffenen Familien beide Pole finden. Es war wiederum das Prinzip der familiären Häufung, das den Zusammenhang zwischen Schizophasie und einer von Gedankenhemmung dominierten klinischen Symptomatik (d.h. den gehemmten Gegenpol dieses Phämotyps) aufzeigte. Der Kern des erregten Phänotyps besteht aus einer ungeordneten Logik, einer Art Lockerung der Assoziationen und einer spezifischen Sprachstörung, die sowohl die Syntax als auch die Semantik betrifft. Diese Kernsymptome sind während erregter Episoden regelmäßig zu beobachten, müssen aber zwischen den Episoden gezielt gesucht werden, da sie sich erst nach und nach (im Verlauf eines Gespräches) anhäufen und möglicherweise diskret bleiben, wenn sie nicht mit Verhaltensstörungen einhergehen. Während der Episoden können die Patienten eine Vielzahl von affektiven und psychotischen Symptomen zeigen, was erklärt, warum sie mit praktisch jeder ICD/DSM- Diagnose zwischen Stimmungsstörungen und psychotischen Störungen, während einer schweren Denkhemmung sogar als Katatonie, bezeichnet werden können. Im weiteren Verlauf der Erkrankung können persistierende psychotische Symptome meist als flüchtige Verfolgungsideen in Erscheinung treten, bedingt durch mangelndes Verstehen ihrer Umgebung, wie dies etwa auch im Alter oder bei unvollständig remittierter Wernicke-Aphasie zu sehen ist.
Die Sprachstörungen sind quasi pathognomonisch, aber im Deutschen vielleicht deutlicher hervortretend. Letzteres besitzt eine sehr strenge Syntax, z.B. Verb am Satzende und ausgeprägte grammatikalische Flexionen, wodurch syntaktische Fehler leichter zu erkennen sind. Umgekehrt erlaubt die weniger rigorose französische Syntax, diese Fehler auch als Redewendungen anzusehen. Auf der lexikalischen Seite ermöglicht Deutsch die Bildung neuer Wörter durch einfache Kombinationen bestehender Wörter. Die Verwendung eines semantisch engen, aber unangemessenen elementaren Wortes in einer Kombination wird leicht als Neologismus identifiziert. Während die Bildung neuer Wörter auch im Französischen zu beobachten ist, z.B. durch Präfixe oder Suffixe, die dem unpassenden Wortstamm hinzugefügt werden, sind die häufigsten Erscheinungsformen Wortnäherungen oder semantische Paraphrasien, die in einem einfühlsamen Interview manchmal kaum zu erkennen sind. Die „experimentelle Denkprüfung“, ein gebräuchliches Instrument der WKL-Schule zur Beurteilung von Gedanken und Sprachstörungen, sensibilisiert das Erkennen ungewöhnlicher Abweichungen stark. Die tatsächliche Aussagefähigkeit der Fehler hängt jedoch von den Sprachkenntnissen des Patienten ab, was bei Nicht-Muttersprachlern oder Patienten mit niedrigem IQ entsprechend schwerer zu ermitteln ist.
Psychotische Kataphasie ist empfindlich gegenüber Antipsychotika mit 78% Respondern. Männer sind häufiger und stärker betroffen als Frauen mit einem Verhältnis von 3:1, was geschlechtsspezifische Unterschiede in der sprachlichen Anfälligkeit für Hirnläsionen widerspiegeln könnte. Gedankliche Verwirrung im Kontext mit emotionalen Turbulenzen macht kataphasische Patienten besonders gefährdet für suizidales Verhalten (52% der Patienten) und Tod durch Suizid (18% der Patienten). Der Phänotyp weist eine familiäre Häufung mit 15 bis 25% der betroffenen Verwandten ersten Grades auf, darüber hinaus zeigen 12% der nicht-psychotischen Verwandten ersten Grades auch die typische Denk- und Sprachstörung. Besteht der Kernphänotyp also nur aus den Residualsymptomen, d.h. wenn man die affektiven und psychotischen Symptome als unspezifische und variable Hirnreaktion auf einen kryptogenen Läsionsprozess betrachtet, beträgt die kumulative Menge der betroffenen Verwandten ersten Grades 37%. Entsprechend ihrer "fundamentalen" Denk- und Sprachstörung weisen remittierte kataphasische Patienten eine bilaterale Reduktion des zerebralen Blutflusses in den temporo-parietalen Knotenpunkten auf im Vergleich zu Kontroll- und periodischen Katatoniepatienten, welche mit ähnlichen Dosen von Antipsychotika behandelt werden. Die gleichen Regionen sind zudem hochgradig funktionell entkoppelt von sämtlichen peri-sylvianischen Rindenbezirken.
Die periodische Katatonie ist ungefähr so häufig wie die Kataphasie und macht etwa 7% der Patienten mit endogenen Psychosen aus. Es ist ein bipolarer Phänotyp mit einer spezifischen Desorganisation im Bereich der Psychomotorik und einem schubförmig-progressiven Verlauf. Trotz ihres Namens hat die periodische Katatonie der WKL nichts mit rezidivierenden Katatonien der IDC/DSM zu tun. Die internationale Literatur ist hier auch verwirrend, da Gjessing das gleiche Etikett verwendete, um Patienten mit derartigen Rückfällen zu beschreiben, ein Phänotyp, der aus Sicht des WKL als Motilitätspsychose bezeichnet würde. Eigentümliche Sprachstörungen, affektive oder psychotische Anzeichen können die klinische Symptomatik dominieren, was erklärt, warum gemäss ICD / DSM eine Katatonie-Diagnose bei periodischer Katatonie praktisch nie gestellt wird. Am häufigsten werden depressive, bipolare, schizoaffektive, schizophrene oder nicht anderweitig spezifizierte psychotische Störungen diagnostiziert. Die Residualsymptome sind anfangs diskret, schreiten aber mit Wiederholung der Episoden voran. Sie sind gekennzeichnet von Abulie und reduziertem Gefühlsausdruck, gelegentlich begleitet von spezifischer motorischer Desorganisation, z.B. Grimassieren oder Parakinesien. Psychotische Residualsymptome sind selten und soziale oder berufliche Beeinträchtigungen sind mit einem GAF von durchschnittlich 60 ±20 gering. Zu Beginn, wenn die Episoden diskret sind, könnten die Patienten für eine schizotype Persönlichkeitsstörung gehalten werden.
Klassische Neuroleptika sind mit 60% Respondern mäßig effizient, aber es ist der Phänotyp, der den größten Responsezuwachs zeigt, wenn er auf Clozapin umgestellt wird. Dieser Phänotyp hat sich wiederholt als vererbbar erwiesen, mit 21-26% der betroffenen Verwandten ersten Grades, was deutlich höher ist als bei systematischen Katatonien. Betrachtet man nicht-psychotische Verwandte, die eine psychomotorische oder Persönlichkeitsstörung aufweisen, erhöht sich der Prozentsatz auf 32% der betroffenen Verwandten ersten Grades. Eine genomweite Verknüpfungsstudie fand in den meisten Stammbäumen, die diesen Phänotyp MIM 605419 im Mendel'schen Katalog (Vererbung des Menschen) aufweisen, Hinweise auf einen wichtigen Suszeptibilitätsort auf Chromosom 15q15. Aber es gibt Indizien für eine genetische Heterogenität, da in einzelnen Stammbäumen mindestens ein weiterer Locus auf Chromosom 21, welche nicht mit Chromosom 15 verwandt sind, festgestellt wurde. Unter pathophysiologischen Aspekten zeigen remittierte Patienten abhängig von ihren Residualsymptomen in den prämotorischen Rindenbezirken eine Zunahme des zerebralen Blutflusses im Vergleich zu Kontrollen und Patienten mit Kataphasie, die gleichermaßen mit Antipsychotika behandelt werden.
Systematische Schizophrenien
Abschliessend machen die systematischen Schizophrenien etwa 21% der Patienten aus, die wegen endogener Psychosen hospitalisiert werden. Sie beginnen in der Regel mit einer "Prozessphase" von 1 bis 5 Jahren, in der unspezifische dysthyme und psychotische Symptome zur fortschreitenden Entstehung des typischen Krankheitsbildes beitragen. Einmal etabliert, bleibt dieses bis zum Lebensende des Patienten unverändert bestehen. Die Krankheitsbilder sind vielfältig, es gibt sechzehn Basis-Phänotypen, die etwa zwei Drittel dieser Formen ausmachen sowie sechsunddreißig mögliche gepaarte Kombinationen aus diesen, die das letzte Drittel bilden:
- Es gibt sechs Hauptphänotypen systematischer Paraphrenien. Diese bestehen hauptsächlich aus chronisch paranoiden Krankheitsbildern, die fünfzehn verschiedene Paare miteinander bilden können.
- Die vier Phänotypen der Hebehrenie teilen eine Art erworbene Soziopathie, d.h. den Verlust moralischer und ethischer Gefühlsregungen. Sie können sechs verschiedene Paare miteinander bilden.
- Systematische Katatonien, bestehend aus sechs Unterformen mit jeweils klar umschriebenen psychomotorischen Auffälligkeiten, die in fünfzehn verschiedenen Paarungen auftreten können.
Wegen ihres ungünstigen Ausgangs, zuweilen ohne jegliche psychotische Symptome, können milde Formen von Hebephrenien und Katatonien für Persönlichkeitsstörungen gehalten werden. Deutlicher verschlechterte Formen würden der ICD-Diagnose der "Schizophrenia simplex" entsprechen, das DSM-Pendant der "einfachen detiorativen Störung" und aus dessen 5. Ausgabe verschwunden. Das Ausmass der Behinderung bei systematischen Schizophrenien ist bis auf einige wenige Ausnahmen gravierend.
Obwohl das Durchschnittsalter bei Einsetzen der Erkrankung etwa 24 Jahre beträgt, können systematische Katatonien sehr früh beginnen und im autistischen Spektrum diagnostiziert werden. Hebephrenien haben einen etwas eingegrenzteren Ausbruchsbereich von der Pubertät bis zum frühen Erwachsenenalter mit durchschnittlich 23 Jahren. Sie entwickeln sich häufiger bei leichter mentaler Retardierung. Systematische Paraphrenien beginnen später mit einem Durchschnittsalter von 36 Jahren. Mit Ausnahme der parakinetischen Katatonie findet man praktisch keine erbliche Belastung. Der Prozentsatz von 2% bis 4% der betroffenen Verwandten ersten Grades unterscheidet sich nicht signifikant von dem, was von Kontrollen bekannt ist, dagegen signifikant von der periodischen Katatonie. Bei systematischen Katatonien berichten 34% der Mütter von einer Infektion der oberen Atemwege im zweiten Trimenon der Schwangerschaft, was deutlich häufiger ist als bei der periodischen Katatonie (8%). Neuro-Bildgebung zeigt bei systematischer Schizophrenie deutlich mehr kortikale Atrophie als bei den unsystematischen Phänotypen. Im Gegensatz zu den anderen Phänotypen ist der (therapeutische) Zugewinn durch den Einsatz von Stimmungsstabilisatoren und Antidepressiva gering.
Aufbau der WKL-Klassifikation
Obwohl die endgültige Ausarbeitung der Klassifikation das Werk von Karl Leonhard war, wäre dies ohne die Vorarbeiten von Carl Wernicke und Karl Kleist überhaupt nicht denkbar gewesen. Diese direkte Verbindung über drei Generationen hinweg sagt nichts über den Einfluss von Emil Kraepelin aus. Es war jedoch nicht einfach nur dessen Dichotomie, die in der 6. Auflage seines "Lehrbuchs" vorgestellt wurde, welche die ICD/DSM beeinflusste, sondern sein letzter und weitgehend unbekannter Versuch, die Krankheitsbilder in seiner 8. und letzten Ausgabe weiter zu verfeinern. Nach Wilhelm Griesinger sind alle diese Autoren der Überzeugung, dass endogene Psychosen a proiri "Hirnerkrankungen" sind, ein Postulat, das der Phänomenologe Karl Jaspers als "Hirnmythologie" kritisierte.
Carl Wernicke (1848-1905): elementare Symptome und das Prinzip der Übersichtlichkeit 1
Carl Wernicke war bestrebt, klinische Symptome so präzise wie möglich zu beschreiben. Er führte viele klinische Verfeinerungen ein, die es erlauben, zwischen scheinbar ähnlich anmutenden Symptomen zu unterscheiden. Wie die meisten Psychiater dieser Zeit übernahm Wernicke die Abgrenzung mentaler Aktivität in drei "psychische" Komponenten: Gefühle, Gedanken und Psychomotorik. Seine neuropsychologischen Fähigkeiten, die er sich an den Hirnverletzten des deutsch-französischen Krieges von 1870 angeeignet hatte, leiteten ihn in seinen klinischen Untersuchungen.
Elementare Symptome und Symptomkomplex
Interpretation Wernicke postulierte, dass einige Symptome näher am zentralen zerebralen Korrelat liegen, welche er elementare Symptome nannte, aus denen andere hervorgehen könnten. Diese Idee wurde später von Eugen Bleuler i.S. primärer und sekundärer Symptome umformuliert. Nach dem sog. Prinzip der Übersichtlichkeit, oder "Ockhams Rasiermesser", das postuliert, dass unter den konkurrierenden Hypothesen diejenige ausgewählt werden sollte, die die wenigsten Annahmen benötigt, ging Wernicke davon aus, dass psychische Erkrankungen nur einen begrenzten Teil der Gehirnfunktion betreffen. Er versuchte, elementare Symptome einer psychischen Komponente zuzuordnen, aus welcher sekundäre Symptome resultieren könnten. Wie beim klassischen medizinischen Syndrom haben Symptome nicht per se Bedeutung, sondern erst dann, wenn sie als Teil eines "Symptomkomplexes" auftauchen. Das Pendant zu diesem integrativen Ansatz ist die (mit jedem Phänotyp) jeweils einhergehende hochdifferenzierte Symptomatik.
Lassen Sie uns diese Idee mit der klinischen Darstellung eines bewegungslosen und stummen Patienten illustrieren, der gemäss ICD / DSM als Katatonie diagnostiziert werden würde. In der WKL-Sicht kann das gleiche Gesamtbild aus der Dysfunktion einer beliebigen psychischen Komponente entstehen. Bei einer primären Beeinträchtigung der Psychomotorik müssen spezifische "elementare Symptome" der psychomotorischen Hemmung vorliegen. So sind z.B. bei gehemmter Motilitätspsychose reaktive und expressive Bewegungen stärker betroffen als die Willkürmotorik, z.B. fehlende Mimik, auch Blinzeln oder Haltungsveränderungen sind reduziert, während aufgeforderte freiwillige Bewegungen davon ausgenommen bleiben. Alternativ können Bewegungsarmut und Mutismus auch durch "elementare" Gedankenhemmung hervorgerufen werden. In diesem Fall werden freiwillige Bewegungen sekundär zur Gedankenleere reduziert, lebhafte Automatikbewegungen hingegen sind durch ein Freisetzungsphänomen, z.B. stereotype Bewegungen, nicht betroffen oder werden sogar verstärkt. Ein perplexer Gesichtsausdruck spiegelt einen alarmierenden Mangel an Verständnis wider. -Ein Geisteszustand, an den sich der Patient nur schwer erinnern kann, sobald er einmal aus dem akuten Zustand remittiert ist. Schließlich kann eine "fundamentale" überwältigende Wirkung entweder der Angst oder des ekstatischen Pols sekundär alle mentalen und psychomotorischen Aktivitäten lähmen. Obendrein kann sich der Affekt in einer pathetischen Haltung und dem Gesichtsausdruck des Patienten äußern und sollte nach der Remission wieder in Erinnerung gerufen werden können.
Diese erste Ableitung des Prinzips der Übersichtlichkeit in der klinischen Symptomatik verleiht der klinischen Herangehensweise eine neue Dimension. Die Diagnose kann nicht einfach aus einer bloßen Symptom-Checkliste heraus erfolgen, sondern muss als Teil eines neuropsychologisch fundierten und kohärenten Gesamtbildes interpretiert werden.
Karl Kleist (1879-1960): Längsschnittstudie und das Prinzip der Übersichtlichkeit 2
Nachdem der Elsässer Karl Kleist nur ein Jahr lang sein Assistent war, übernahm er Wernickes Vermächtnis. Kleist entwickelte diese akribischen klinischen Beobachtungen auch durch seine neuropsychologische Expertise an hirnverletzten Patienten des Ersten Weltkriegs weiter. Sein führender Beitrag war die Konzeption des longitudinalen Prinzips und dessen Operationalisierung durch Langzeitbeobachtungen von Patienten in den dreißig Jahren seiner Tätigkeit am Lehrstuhl für Psychiatrie in Frankfurt (1920-1950).
Längs- oder Querschnittprinzip
Das Longitudinal- oder Längsprinzip ist die zweite Ableitung aus dem Prinzip der Übersichtlichkeit, das auf den Zeitverlauf hinweg angewendet wird. Es geht davon aus, dass ein Individuum, wenn es im Laufe der Zeit mehrere Krankheitsbilder zeigt, eher nicht von verschiedenen Pathologien betroffen ist, sondern vielmehr von derselben, die sich unterschiedlich manifestiert. Es ist ein flexibleres Konzept als der von Jean-Pierre Falret in Frankreich ("marche systématique") und Karl Kahlbaum in Deutschland ("Syndrom-Verlaufs-Einheit") aus Bayles Beschreibung der allgemeinen Lähmung als Modell etablierte "systematische Verlauf". Es wurde auch von dem von Emil Kraepelin vorgeschlagenen "Verlaufsprinzip" getrennt, mit dem er seine Dichotomie begründete, die sich allein auf die Endzustände konzentriert. Letzteres wurde nicht ganz aufgegeben, da er, wie bereits erwähnt, verschiedene Schizophrenie-Phänotypen als Formen mit symptomatischem Verlauf zu unterscheiden vermochte. Dieses longitudinale Prinzip erlaubte es ihm, Wernickes klinische Erscheinungsformen in lebenslange Phänotypen mit spezifischem Verlauf zu erfassen. Der größte Erfolg war die Beschreibung bipolarer Formen wie der MDE und der zykloiden Psychosen als lebenslang stabile Phänotypen und deren Abtrennung von monopolaren Formen. Das ermöglicht es, drei massgebliche Verläufe zu beschreiben:
- Rezidivierender Verlauf, bei dem der Patient unabhängig von der Anzahl der Episoden, z.B. MDE, monopolare Stimmungsstörungen und zykloide Psychosen, wieder in den Zustand vor der Episode zurückkehrt.
- Rezidivierend-progressiver Verlauf, bei dem den Wiederholungen akuter Episoden immer mehr Residualsymptome folgen, z.B. die meisten unsystematischen Schizophrenien.
- Progressiver Verlauf, bei dem sich der monomorphe Residualzustand schrittweise über eine "Prozessphase" von 1 bis 5 Jahren entwickelt.
Karl Leonhard (1904-1988): Familienforschung und das Prinzip der Übersichtlichkeit 3
Leonhard trug konzeptionell zur Klassifizierung bei, indem er das Prinzip der familiären Häufung hinzufügte, mittels dessen es ihm möglich war, die Klassifikation ihrem Abschluss zuzuführen.
Prinzip der familiären Häufung
Das Prinzip der familiären Häufung ist der dritte Abkömmling des Prinzips der Übersichtlichkeit, angewandt bei mehrfach betroffenen Familien. Leonhard postulierte, dass, wenn mehrere Mitglieder derselben Familie an einer endogenen Psychose leiden, sie wahrscheinlich die gleiche Belastung in sich tragen. Er sammelte aktiv und systematisch die klinischen Beschreibungen der betroffenen Verwandten ersten Grades von mehrfach betroffenen Familien, mit dem Ziel, familiär einheitliche Phänotypen zu beschreiben, wie die Fallvignetten seines Klassifikationslehrbuchs zeigen. Diese einfache Idee ermöglichte ihm den letzten Durchbruch bei den unsystematischen Schizophrenien, durch die Beschreibung ihrer phänotypischen Kernmerkmale, die unter den betroffenen Familienmitgliedern gefunden wurden. Dieses Prinzip erlaubte es ihm ferner, die vier von Kleist beschriebenen Formen der affektvollen Paraphrenie in einem gemeinsamen Phänotyp zusammenzufassen, da sie bei verschiedenen Mitgliedern derselben mehrfach betroffenen Familien beobachtet wurden. Das gleiche Prinzip erlaubte es ihm, das eigentlich wenig charakteristische "verduzte" klinische Bild als das gehemmte Gegenstücks zu Kraepelins Schizophasie zu identifizieren und zu beschreiben, um damit den einheitlichen Phänotyp der Kataphasie abzubilden. Schließlich diente das Prinzip der familiären Häufung auch als Schlüssel zur Verfeinerung der Differentialdiagnose zwischen periodischer Katatonie und anderen Formen motorischer Psychose.
Systematischer empirischer Aufbau, vollendet 1968
Die verschiedenen Phänotypen sind nicht einfach aus dem Nichts entstanden. Die empirische Natur der phänotypischen Beschreibung wird durch die sukzessive Zusammenführung von klinischer Symptomatik und Verfeinerungen in den Differentialdiagnosen veranschaulicht, die auf Beobachtungen basieren und sich an den oben genannten Prinzipien orientieren.
Monomorphe Verlaufsformen (1936)
Systematische Schizophrenien waren die ersten, die beschrieben wurden. Ihr progressiver Verlauf, der innerhalb weniger Jahre in einem unveränderlichen monomorphen Krankheitsbild endet, vereinfacht ihre Beschreibung. Als Kernstück seiner "Dementia praecox" hat Emil Kraepelin bereits in der 8. Auflage seines "Lehrbuchs" eine erste Klassifizierung der verschiedenen klinischen Symptome vorgeschlagen. Kleist erweiterte sie und begründete die Hypothese der einfachen und kombinierten psychischen Systemschädigung. Leonhard nahm die phänotypische Beschreibung wieder auf und verfeinerte sie durch häufige Visiten in einer psychiatrischen Klinik, in der die meisten dieser chronisch versehrten Patienten lebten. Die erste phänotypische Beschreibung seiner Habilitationsschrift unter Kleists Aufsicht bildete das Fundament, obwohl noch viele Verfeinerungen aus weiteren Beobachtungen hervorgingen.
Monopolare schubförmig-remittierende Formen (1949)
Kraepelins manisch-depressive Erkrankung stellte ein Sammelbecken für alle remittierenden Psychosen dar. Ihre klinischen Erscheinungsformen wurden als beliebige Kombinationen von Erregung oder Hemmung der verschiedenen psychischen Komponenten beschrieben. Das longitudinale Prinzip erlaubt die Unterscheidung zwischen monopolaren ("einpolig") und bipolaren ("zweipolig") Phänotypen. Diese Kleistschen Konzepte wurden erstmals von Edda Neele (1910-2005) in ihrer Habilitationsschrift zusammengeführt. Die vollständige Charakterisierung der monopolaren Phänotypen wurde dabei zuerst erreicht, da sie sich während einer Episode leichter als invariant und von Episode zu Episode identisch beschreiben liessen.
Bipolare schubförmig-remittierende Formen (1957)
Etwas länger dauerte es, bis eine definitivere Beschreibung der bipolaren schubförmig-remittierenden Formen, d.h. MDE und zykloiden Psychosen, gefunden wurde. Letztere stellten eine wesentliche Neuordnung der Klassifikation dar, namentlich die Zusammenführung von Motilitäts- und Verwirrheitspsychosen, die früher Teil von Kleists „Randpsychosen" waren, mit der Angst-Glückspsychose. Diese neue Familie, die von Leonhard einer Bezeichnung Kleists nach in "zykloide Psychosen" umbenannt wurde, fasst Phänotypen zusammen, die miteinander bipolare psychotische Symptome eines restriktiveren Spektrums als die MDE zeigen, mit rein rezidivierendem Verlauf.
Unsystematische Schizophrenien (1961)
Der bedeutende letzte Schritt war die Beschreibung der schizoaffektiven bipolaren Episodenformen mit sich verschlechterndem Verlauf, die in Richtung spezifischer Residualzustände voranschreiten. Diese waren schwer von zykloiden Psychosen zu trennen, zu denen es viele Überlappungen gab, während die Progression nach der ersten Episode vielleicht kaum noch wahrnehmbar war. Letztlich können sie nur einen symptomatischen Pol in einem einzigen Patienten zeigen. Das Prinzip der familiären Häufung hat entscheidend zur Charakterisierung der unsystematischen Schizophrenien beigetragen. Die endgültige Fassung der Klassifikation wurde 1968 veröffentlicht und hat sich seitdem nicht mehr geändert. Alle folgenden Arbeiten versuchten, die phänotypische Beschreibung zu bereichern und nach biologischen Zusammenhängen zu suchen.
Reproduzierbarkeit
Reliabilität von WKL-Phänotypen oder Inter-Rater-Reproduzierbarkeit
Die Reproduzierbarkeit ist ein schlechter Marker für die Plausibilität, aber eine technische Voraussetzung für die wissenschaftliche Nutzbarkeit eines Phänotyps. Im Durchschnitt sind WKL-Phänotypen sehr reliabel mit 97% der diagnostischen Konsistenz, was einen durchschnittlichen Kappa-Wert von 0,82 bis 0,93 ergibt. Im Vergleich dazu ergibt die Reliabilitätsbewertung der weniger zahlreichen ICD/ DSM Kategorien Kappa-Werte von 0,84 für Schizophrenie, von 0,71 bis 0,83 für bipolare Störung, lediglich 0,22 für schizoaffektive Störung.
Diese exzellenten Ergebnisse sind durch die Tatsache zu relativieren, dass die Reliabilitätsbewertung von ausgebildeten Prüfern der gleichen Universität durchgeführt wurde. Die Ausbildung ist zweifellos der Stolperstein für die weltweite Verbreitung dieser phänotypischen Klassifikation. Die Lektüre des Nachschlagewerks reicht nicht aus. Es bedient sich mancher vergessener psychopathologischer Konzepte und kann nicht sämtliche Hinweise für die Beurteilung klinischer Symptome aufführen. Schließlich benötigen auch die Fähigkeiten zur Interpretation der klinischen Erscheinungen als zusammenhängender Symptomkomplex einige Zeit bis zur Vervollkommnung, vorzugsweise unter Anleitung eines Tutors.
Test-Retest Reproduzierbarkeit und Stabilität
Die diagnostische Stabilität chronisch psychiatrischer Krankheitsbilder ist eine Grundvoraussetzung natürlicher Phänotypen. Betrachtet man die Frage auf einer rein operativen Seite, wie es bei ICD / DSM üblich ist, so lässt sie sich durch Test-Retest-Reproduzierbarkeit beurteilen. Bei der retrospektiven Aktendurchsicht hatten 90% der Patienten mit einer ersten Schizophrenie-Diagnose gemäss ICD nach einer durchschnittlichen Nachbeobachtungszeit von 25 Jahren eine gleichbleibende Diagnose [98]. Die WKL-Klassifikation steht im Vergleich gut da, da in systematischen prospektiven Studien die Test-Retestbewertung nach 15 Jahren Follow-up bei 93% und nach 33 Jahren Follow-up zwischen 76 und 93% lag, mit Ausnahme der systematischen Paraphrenien, die nur in 68% der Fälle reproduziert wurden.
Die Frage der diagnostischen Stabilität kann in der WKL-Perspektive jedoch auch umgekehrt betrachtet werden. Dabei werden diagnostische Veränderungen nicht als phänotypische Veränderungen, sondern als Diagnosefehler angesehen. Je länger das Follow-up, desto größer die Menge an klinischer Informationen und desto höher die Sicherheit der WKL-Diagnose.
Fazit
Für diejenigen, die im traditionellen Paradigma der wissenschaftlichen Medizin weiter bestehen wollen, beschreibt die WKL-Schule "natürliche Phänotypen", welche attraktive Ansatzpunkte darstellen. Sie zeigen eine ausreichende Reliabilität. Sie sind beobachtungsgetriebene phänotypische Beschreibungen, die auf einem hirninformierten Syndromansatz basieren und anhand dreier Ableitungen nach dem Grundsatz der Übersichtlichkeit gegliedert sind: das elementare Symptom, das Longitudinal- und das familiäre Häufungsprinzip. Diese Phänotypen zeigen "konstruktionsbedingt" eine gute prädiktive Validität, zeigen aber auch einen klaren Nachweis der differentiellen Validität, etwa anhand Alter des Auftretens, Erblichkeit ohne gekreuzte Vererbung, potentiell hirnschädigendes Ereignis während der Schwangerschaft und durch spezifische Therapieresponz. Schliesslich wurden über erste biologische Korrelate berichtet, welche aber noch zu replizieren sind. Karl Leonhards Klassifikation ist nach wie vor eine Quelle der Inspiration und verdient es, vor allem in der wissenschaftlichen Gemeinschaft bekannter zu werden.
Literaturnachweise
Leonhard K. "Aufteilung Der Endogenen Psychosen Und Ihre Differenzierte Ätiologie". Stuttgart: Thieme; 2003.
Leonhard K. "Differenzierte Diagnostik der endogenen Psychosen", Berlin: Verlag Gesundhiet GmbH. 1991.
Foucher JR, Gawlik M, Roth JN, de Billy C, Jeanjean LC, Obrecht A, Mainberger O, Clauss JME, Elowe J, Weibel S, Schorr B, Cetkovich-Bakmas M, Morra C, Rebok F, Ban T, Bollmann B, Roser MM, Hanke M, Jabs BE, Franzek EJ, Berna F, Pfuhlmann B. "Wernicke-Kleist-Leonhard phenotypes of endogenous psychoses: a review of their validity". Dialogues Clin Neurosci. 2020;22(1):37-49. Eine Einführung in die Klassifikation nach Leonhard.
Foucher JR, Jeanjean LC, de Billy CC, Pfuhlmann B, Clauss JME, Obrecht A, Mainberger O, Vernet R, Arcay H, Schorr B, Weibel S, Walther S, van Harten PN, Waddington JL, Cuesta MJ, Peralta V, Dupin L, Sambataro F, Morrens M, Kubera KM, Pieters LE, Stegmayer K, Strik W, Wolf RC, Jabs BE, Ams M, Garcia C, Hanke M, Elowe J, Bartsch A, Berna F, Hirjak D. The polysemous concepts of psychomotricity and catatonia A European multi-consensus perspective. European Neuropsychopharmacology. 2022; 56(3):60-73. (supplément).
Reactions: on the international network for history of neuropsychopharmacology (INHN).
- Edward Shorter’s comment on Jack R. Foucher et al.’s paper on Wernicke-Kleist-Leonhard phenotypes of endogenous psychoses. INHN. 2020, May 7.
- Authors' answer n°1: Metatheses of the Wernicke-Kleist-Leonhard research program. INHN. 2020, October 15.
- Hector Warnes’ comment on Foucher et al’s reply to Edward Shorter’s comments. INHN. 2020, November 19.
- Authors' answer n°1: Differentiated psychopathology: a splitter methodological metatheory. INHN. 2021, May 13
- Authors' answer n°2: WKL symptom-complexes vs positive and negative symptoms. INHN. 2021, May 20.
- Hector Warnes’ response to Jack R. Foucher’s reply about elementary/primary symptoms. INHN. 2021, September 30.
- Hector Warnes’ comment on Foucher et al’s reply to Edward Shorter’s comments. INHN. 2020, November 19.
- Authors' answer n°2: ICD-DSM catatonia disorder and WKL-periodic catatonia phenotype: Struggling with (in)commensurability. INHN. 2020, November 12.
- Authors' answer n°1: Metatheses of the Wernicke-Kleist-Leonhard research program. INHN. 2020, October 15.
- Barry Blackwell’s comment. INHN. 2020, September 3.
- Hector Warnes’ comment. INHN. 2020, September 3.
- Barry Blackwell’s additional comment. INHN. 2020, November 5.
- Hector Warnes’ additional comment on Edward Shorter’s comment. INHN. 2020, November 12.
- Carlos R. Hojaij’s comment. INHN. 2020, November 12.




