Cas clinique: Lanis
Cas clinique présenté par Jack Foucher
Lanis est une patiente de 51 ans. Elle est revue à 6 ans d’écart après son hospitalisation pour faire l'évaluation présentée ci-après.
Biographie
Patiente de 51 ans lors de l'évaluation. Pas de notion d'accouchement dystocique, développement normal, bonne scolarité. Première d’une fratrie de 3 sœurs, issue d’un couple franco-allemand. Célibataire, pas d'enfant. Formation de juriste qu'elle n'a jamais pu exercée.
Le père est décrit comme un homme d'affaire exigeant. Il l'aurait dénigrée et dévalorisée depuis son enfance, ne se montrant jamais satisfait de ses performances et lui préférant ouvertement l'une de ses soeur cadette.
Histoire de la pathologie
Elle mentionne des difficultés avec son père depuis toujours et qui persistent encore actuellement. Il aurait voulu un garçon dit-elle, elle pense avoir tenté de le satisfaire (elle a une allure un peu garçonne). D’aussi loin qu’elle se souvienne, son père la critiquait toujours, ne pouvait s’empêcher de lui tenir des propos dévalorisants, ce qui se poursuit d’ailleurs.
Adolescente elle se sent différente, mal dans sa peau, coupée des autres. A posteriori elle pense que l’état qu’elle décrira par la suite est bien survenu une fois ou deux, mais brièvement et a toujours disparu. Aucune prise de toxique, en particulier pas de cannabis.
Les premiers symptômes remontent véritablement à la fin de la préparation du bac, elle a l’impression que son “esprit est confus”, que “tout flottait” avec l’impression de se sentir “perdu spatialement et temporellement”. Cela ne voulait pas dire qu’elle ne savait pas ni où ni quand elle était. Elle a l’impression de ne pas être là. Pendant l’examen, elle ne se sent pas "connectée", et a l’impression de ne pas avoir bien répondu. Elle passe pourtant son bac C avec mention AB.
Les symptômes ne rétrocèderont pas. Elle s’inscrit à Paris 7, mais ne parvient pas à suivre à la fac. Elle a l’impression de perdre ses facultés. Elle ne passe aucune année. Elle vit alors de petits boulots et de l’aide financière de ses parents qui sont relativement aisés.
Les symptômes se sont presque aggravés avec les années : elle dit ne plus rien ressentir (“Tous les sentiments, je les pressens, ça voudrait démarrer, mais ça ne démarre pas”), fonctionner comme une mécanique, puis apparaît une sensation de serrement du cou (“comme une carapace qui m’enserre, la carapace me retient à l’intérieur”), d’une souffrance issue de l’impression de ne pas vivre (parle de douleur parfois, “J’ai l’impression de ne pas exister”). Elle rationalise ses symptômes en disant que c’est comme s’il n’y avait plus de lien entre son corps et son esprit. Elle vit très isolée, mais c’est essentiellement secondaire aux symptômes. Cela s’accompagnera d’épisodes de tristesse, voir de dépression avec troubles du sommeil (réveils précoces) et surtout une idéation suicidaire (ces épisodes répondent au critère d’épisode dépressif majeur).
Les symptômes persistent en dehors de toute phase clairement dépressive, qui seraient presque "secondaires". Elle dit ne pas s’être sentie anxieuse (“Je ne suis pas anxieuse puisque je ne peux pas ressentir d’anxiété”), et répond par la négative à toute la lignée des manifestations physique de l’anxiété, si on exclut la sensation d’étranglement qui s’accompagne d’une sensation d’étouffement.
Elle ira consulter tardivement un psychiatre qui évoquera le diagnostic de psychose atypique (ou de structure psychotique). Elle entreprendra une psychothérapie analytique de plus de 2 ans qu’elle juge sans effet. Elle essaiera aussi des antidépresseurs tricycliques, et un neuroleptique (Nozinan) qui ne seront pas plus efficaces.
A l’âge de 30 ans, elle décide de reprendre sa formation à Munich ou elle parviendra à obtenir 2 maîtrises en droit, puis à Strasbourg ou elle obtiendra un DEA de droit des affaires.
Elle sera hospitalisée une première fois à Hoerdt à sa demande en 1999 dans une phase d’exacerbation de ses symptômes. Mais le traitement neuroleptique qui lui est alors proposé la gêne pour courir, seule activité après laquelle elle décrit une réduction des symptômes.
Elle est réhospitalisée pendant 2 mois en 2001, cette fois-ci sous contrainte, après avoir tenu des propos suicidaires plus clairement exprimés que d'habitude : “Je ne vois pas à quoi ça sert de continuer à vivre si c’est pour vivre comme ça”. “C’est la pire des souffrance que ne pas ressentir, ni physiquement, ni psychiquement”. Pour autant elle disait qu'elle avait promis de ne pas se suicider et qu'elle tiendrait parole.
Hospitalisation de 2001
Sa plainte majeure est de "ne pas exister" et elle se plaint de cette sensation d’enserrement.
Son discours est logique, on ne retrouve aucun élément de désorganisation. Il existe une pression de parole modérée, le plus souvent en début d’entretien, qui se réduit par la suite. Ses propos sont centrés quasi exclusivement sur ses préoccupations autour de son état, et plus récemment autour de sa santé. Toute sa pensée semble focaliser dessus au point qu'elle semble presque stéréotypée avec la répétition des entretiens (hyper-réflectivité obsessionnelle). Bien qu’elle puisse en être distraite momentanément au cours de l'entretien, elle y revient le plus souvent spontanément. Elle s’observe en permanence, de façon méticuleuse, mais sans véritable élément hypochondriaque, au pire, une vague idéation. Elle est capable de décrire le moindre petit symptôme à peine significatif d’un possible syndrome prémenstruelle, la chute de ses cheveux ou le caractère cassant de ses ongles qu’elle rapporte à l’absence de prise de silice, des picotements lors de la prise de diffu-K etc...
Durant son hospitalisation, elle ne réunit pas les critères d’une dépression majeure, elle ne se dit d’ailleurs pas déprimée (mais est en revanche anhédonique) et ses idées suicidaires procèdent essentiellement d’une démarche intellectuelle qui pourrait se résumer par "puisque je ne suis qu'une mécanique vide, ma vie n'a pas de sens et il serait souhaitable que j'y mette fin".
Malgré un questionnement minutieux sur d’éventuelles hallucinations ou périodes délirantes, elle ne rapporte ni hallucinations acoustico-verbales, ni visuelles, ni olfactives, ni cénesthésiques si on exclut la sensation d'enserrement. Cependant, elle finit par mentionner un épisode bref de moins de 24 heures où après être rentrée dans une voiture en se garant, elle prend la fuite. “Je ne sais pas ce que ça veut dire d’être coupable”. Elle pense alors être poursuivit par la police et se demande si celle-ci n’est pas rentrée chez elle pour fouiller. Cette sensation a disparu le lendemain au réveil.
Examens complémentaires
- QI 98 (QIV 101, QIP 95), mais mal à l’aise en situation de test, et questionnement sur le pourquoi et le comment.
- EEG, TDM et IRM SP
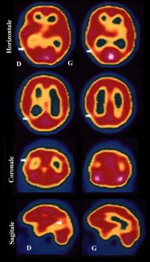
- SPECT : hypométabolisme temporo-pariétal droit (cf. iconographie)
- Au cours de l’hospitalisation, on découvre une hypergammaglobulinémie et un syndrome de Gougerot-Sjögren (stade IV).
Questions
Vous pourriez prendre le temps de répondre à ces questions :
- Quelle est / sont votre / vos proposition(s) / hypothèse(s) diagnostique(s) en fonction de la CIM-10 et du DSM4R (sous forme comprise) pour l'épisode de 1997. Pour ceux qui souhaites aller plus loin, quelle est l'hypothèse diagnostique la plus probable en fonction de la classification de Leonhard (WKL) ?
- Sur la base de ce(s) diagnostic(s), quel peut être le pronostic ?
- Sur la base de ce(s) diagnostic(s), quel est votre proposition thérapeutique ?
Une fois fait, cliquez sur le bouton ci-après pour lire les propositions de réponses à ces questions.