01/05/2020
La Cataphasie
MAJ : Juillet 2016
Les psychiatres ont souvent entendu parler de la schizophasie, mais il ne s'agit là que du pôle excité d'un même phénotype : la cataphasie. La CIM et le DSM ayant exclu le langage du champ d'intérêt des psychiatres (cf. historique), la schizophasie/cataphasie est considérée comme une forme exceptionnelle. Pourtant ce phénotype est loin d'être rare, puisqu'il correspond approximativement à 7 - 9% des patients hospitalisés.
L'école de WKL la range dans le groupe des schizophrénies non systématisées : "schizophrénie" pour dire que ce phénotype s'accompagne de symptômes résiduels et "non-systématisée" doit être compris au sens neurologique du terme, c.à.d. n'atteignant pas un système neurologique spécifique. Dans la cataphasie, l'atteinte prédomine au niveau de la pensée et du langage.
Elle se présente sous la forme d'épisodes ayant des caractéristiques bipolaires dans lesquels la pensée peut être excitée ou inhibée, voire une mixité entre ces deux pôles. Généralement elle présente une évolution de type rémittente-progressive, c.à.d. que les épisodes sont entrecoupés de périodes de rémission pouvant être quasi complète après la première poussée, mais allant en s'enrichissant de symptômes résiduels avec leur répétition. C'est une forme chargée en hérédité.
01/05/2020
Historique
La polarité "excitée" de ce phénotype a été décrite par Kraepelin sous le terme de schizophasie (1908-1915) avec la description d'une évolution défavorable d'où sa classification parmi les "démences précoces". Le caractère bipolaire du phénotype a été décrit par Leonhard et son élève Otremba (1961-1963), qui parlaient de tableau clinique "pauvre en mots" pour décrire le pôle inhibé. Il semble que cette description a surtout pu être réalisée dans les familles avec un proposant schizophasique et un parent présentant une manifestation inhibée. C'est sans doute une des plus belles illustrations du principe d'agrégation familiale car le caractère bipolaire du phénotype n'est pas systématique chez un sujet unique.
Malheureusement le tableau de schizophasie typique ("salade de mots") est rare. Ainsi, les troubles du langage en tant que tels ont non seulement été exclus des critères diagnostiques, mais ont aussi été exclus des échelles symptomatiques classiques des troubles psychotiques ou thymiques. Les psychiatres formés à la CIM ou au DSM ne sont donc plus sensibles à ces symptômes. Pourtant les troubles persistent dans l'intervalle libre, certes sous une forme plus discrète. Plusieurs facteurs ont sans doute contribué à rendre leur dépistage délicat :
- C'est tout particulièrement le cas sur des populations de migrants n'ayant pas la même langue maternelle que celle du pays d'accueil. Le brassage de population et/ou les sous cultures importantes dans certains pays développés comme les USA ont certainement contribué à la disparition de cette clinique.
- Si le type d'anomalies du langage semble assez consistant, au moins entre les langues européennes, leur saillance est en revanche très variable. Ainsi, il n'est peut être pas si étonnant que les observations initiales ait été faites en langue allemande. En effet, elle a des caractéristiques comme le mode de construction de mot et la rigueur des constructions grammaticales qui rendent les anomalies particulièrement saillantes dans cette langue. Par exemple, le mode de construction des mots par concaténation en allemand fait que l'accolement d'une paraphasie verbale à un autre mot est un néologisme, bien plus saillant qu'une paraphasie verbale, manifestation plus fréquente en français.
- Enfin le rôle joué par les traitements est plus difficile à estimer. S'ils peuvent rendre une schizophasie moins manifeste en calmant l'excitation, ils n'ont cependant aucun effet sur la désorganisation du langage en tant que telle.
Pour conclure, la langue et/ou le contexte rendent l'utilisation de ces symptômes plus difficile à généraliser, expliquant la quasi disparition de l'intérêt pour la schizophasie / cataphasie.
01/05/2020
Clinique
L'atteinte de la pensée et du langage est au cœur de ce phénotype. Toutes les caractéristiques classiquement attribuées aux troubles du cours de la pensée du schizophrène se retrouvent dans cette forme : une logorrhée sans pression de parole, une distractibilité du discours, des contaminations, des associations par assonance, un relâchement des associations, un déraillement, des réponses à côté et une incohérence pour le pôle excité, et une alogie pour le pôle inhibé. Mais ce qui est plus caractéristique, c'est l'association d'un trouble du langage au trouble du cours de la pensée : anomalies syntaxiques (erreurs de construction grammaticales des phrases et non agrammatisme) et lexicales (paraphasies verbales, p.ex. "Je m'occupe d'une caisse assez importante avec 600 à 900 ouvriers à démêler", ou des néologismes par accolement de monèmes respectant les règles de constructions de la langue, p.ex. "Nous sommes arrivés comme des arriveurs", et donc des paraphasies phonémiques). Ces erreurs sont typiquement instables, il ne s'agit pas de néologismes techniques, et les sujets n'en sont pas conscients, il ne s'agit pas de néologismes subjectifs (figure de style).
L'évolution est de type rémittente progressive dans plus de 80-90 % des cas. Les formes progressives pures sont rares (<5%). Le pourcentage restant correspond à une évolution d'un seul tenant : une poussée unique identifiable (généralement de polarité inhibée), entrainant une symptomatologie résiduelle tellement sévère que la survenue d'autres épisodes passe pour des fluctuations symptomatiques.
La polarité d'un épisode est définie par l'excitation ou l'inhibition de la pensée et non sur les éléments thymiques ou l'activité psychomotrice.
Les épisodes peuvent être caractérisés d'affectifs et/ou de psychotiques selon les critères de la CIM ou du DSM. Une coloration anxieuse et parfois dépressive est classique lors des phases inhibées. Une humeur anxieuse ou extatique s'observe souvent durant les phases excitées. A l'autre extrême, la psychose peut être en avant avec parfois une tonalité proche de celle de la paraphrénie affective. Toutes les nuances sont possibles entre ces deux colorations (forme schizo-affective), mais la composante présente en permanence est l'atteinte de la pensée et du langage. C'est elle qui fait le diagnostic.
La description des épisodes donnée ci-dessous en forme excitée et inhibée ne doit pas faire oublier que les formes mixtes, mêlant à la fois des éléments de schizophasie et d'inhibition, sont relativement fréquentes (22%). Bien que ce phénotype soit bipolaire, environ 50% des patients ne présenteront qu'une seule polarité lors des épisodes. Ainsi un peu moins de 20% des patients ne présentent que des épisodes schizophasiques (pôle excité) et 30% que des phases inhibées. En revanche il est rare que l'autre pôle ne s'exprime pas chez un apparenté atteint. Entre les épisodes, le patient est souvent en rémission partielle dans le sens où la dominance affective ou psychotique disparait généralement (au moins après les premiers épisodes) et la désorganisation de la pensée et du langage est moins marquée. Mais ce trouble cognitif ne disparait pas pour autant.
- Episode d'excitation de la pensée (Schizophasie) (35%)
L'excitation de la pensée se manifeste principalement par une logorrhée généralement sans pression de parole à l'inverse de ce que l'on observe dans la manie de la PMD. La prosodie est aussi caractéristique, le plus souvent pauvre et plate, le patient ne parle pas fort. Ces patients ont une disposition à parler et remplissent les temps laissés libres lors d'un entretien. La désorganisation de la pensée et du langage est telle qu'il est parfois quasi impossible de comprendre leurs propos. Dans les cas les plus graves on parle de "salade de mots". Dans les cas moins sévères, il est indispensable de réaliser un test psychique expérimental pour mettre en évidence ces anomalies. L'absence de distorsion lors de la phase aiguë est un bon argument pour exclure ce diagnostic. A l'inverse, la persistance d'anomalies en phase résiduelle mérite d'être assurée pour le valider (cf. plus bas).
Malgré la confusion de leur pensée, les cataphasiques peuvent exercer des tâches simples de façon ordonnée et indépendante (autonome). Ils ont l'habitude de répondre correctement aux questions qui se réfèrent à leur activité et aussi à d'autres questions sur des sujets concrets, mais ils peuvent redevenir complètement incompréhensibles dans la phrase qui suit si le sujet est nouveau.
La coloration maniaque et/ou anxieuse est plus ou moins prononcée, et les symptômes psychotiques assez souvent présents. Les hallucinations sont rarement en avant du tableau. En revanche une idéation délirante plus ou moins congruente à l'humeur est fréquente. Les gestes et les mimiques sont animés et naturels.
- Episode d'inhibition de la pensée (pauvre en mot) (43%)
L'inhibition de la pensée est parfois tellement importante qu'on ne peut obtenir aucune réponse, le patient est mutique. Il n'est alors pas possible d'examiner leur processus de pensée. Dans ce cas, on peut reconnaître par leur expression hébétée qu'ils ne comprennent pas ce qui se passe autour d'eux ou ce qui leur est demandé. Ils sont à différencier des catatoniques par l'absence de symptômes psychomoteurs : leur attitude est sans particularité et leurs mouvements sont normaux en dehors d'un ralentissement qui prédomine sur la motricité volontaire et non expressive et réactive.
Dans le cas où le patient parle encore, l'expression, surtout spontanée, est très réduite en quantité et en contenu. Un test psychique expérimental évoque assez facilement des paraphasies et des néologismes. La désorganisation conceptuelle est souvent évidente alors que le trouble du cours de la pensée est moins facile à objectiver sans doute en raison d'un matériel insuffisant. Comme déjà souligné précédemment, il faut s'assurer de la permanence du trouble cognitif en phase résiduelle.
La thymie est souvent anxieuse, plus que dépressive, un délire est souvent présent au moins sous la forme d'une idéation persécutive, mais peu actif de par l'inhibition de la pensée.
- Episode mixte (22%)
Des éléments des deux pôles sont présents sans dominance de l'un ou de l'autre. Il n'y a pas de logorrhée, ni d'alogie ou les deux peuvent alterner. Seule la désorganisation est à l'avant du tableau clinique.
- Symptômes résiduels
La désorganisation cognitive résiduelle qui fait la marque de ce phénotype s'aggrave avec la répétition des épisodes. Elle est à l'origine d'un handicap sévère rendant souvent impossible l'exercice d'une activité professionnelle faisant appel à des capacités adaptatives. Cependant ces troubles du cours de la pensée et du langage passent souvent inaperçus lors d'une entretien standard surtout s'il y a eu peu d'épisodes. Il faut alors les rechercher par un test psychique expérimental. Cependant, dans la forme classique du test, la sensibilité est de 65% en phase résiduelle (n = 31) si on ne retient que les tests typiques (au moins 2 types d'erreurs en quantité suffisante : logiques, syntaxiques ou sémantiques), 96% si on accepte les tests douteux (un seul type d'erreur, ou nombre restreint). La spécificité aussi est limitée puisque sur une population contrôle de sujets hospitalisés en orthopédie (n=72), 17% présentent un test typique, et jusqu'à 45% un test douteux. Il n'y avait pas eu d'étude vs. d'autres troubles psychotiques.
Une version opérationnalisée de ce test, le test psychique expérimental opérationnalisé pour la cataphasie (cf. TePEO-C) est en cours d'expérimentation. Les premiers résultats sont encourageants puisque sa sensibilité et sa spécificité sont de 100% vs. d'autres formes de troubles psychotiques (catatonie périodique principalement), et par rapport à des sujets contrôles (cf. thèse Olivier Mainberger). Mais les effectifs sont encore limités.
Les plaintes mnésiques sont fréquentes. Les tests montrent généralement une épargne du système de stockage (Grober et Buschke / RL-RI) mais un décrément lors des tests de performance continue en faveur d'un trouble de l'attention soutenue.
Avec la répétition des épisodes s'installe souvent un aplatissement affectif. Lorsque la coloration de l'épisode est psychotique, la persistance d'une telle symptomatologie est fréquente avec la répétition des épisodes (hallucinations acoustico-verbales, idéation persécutive...). Il s'agit de symptômes résiduels aspécifiques. Si au début il s'agit d'une queue psychotique s'estompant avec le temps, elle tend à persister de plus en plus longtemps à chaque récurrence.
01/05/2020
Diagnostics différentiels
La psychose confusionnelle est un diagnostic différentiel important en raison des divergences en terme de pronostic évolutif. Il est des cas où il est impossible de trancher en aigu, par exemple lors d'un épisode avec une importante inhibition de la pensée. Le matériel verbal peut alors être insuffisant pour assurer le diagnostic. Dans les épisodes avec excitation de la pensée, le diagnostic nécessite une analyse de la désorganisation. Le danger serait de penser que le diagnostic différentiel tient à la sévérité globale de la désorganisation. Pourtant celle-ci peut paraitre importante alors qu'il n'y a qu'une incohérence de choix thématique, typique de la psychose confusionnelle. La désorganisation conceptuelle est aussi difficile à utiliser comme critère de jugement. Même si elle n'est pas plus particulièrement affectée dans la psychose confusionnelle, l'incohérence du discours peut faire illusion. Les clefs du diagnostic différentiel sont les troubles syntaxiques et lexicaux, en règle générale absents dans la psychose confusionnelle et spécifique de la cataphasie. En cas de doute, un test psychique expérimental (re)fait à distance de l'épisode peut lever l'ambigüité. Cependant, comme un léger relâchement des associations fait partie de la personnalité accentuée de la psychose confusionnelle, l'accent devrait rester sur la désorganisation conceptuelle et les troubles du langage. La valeur du TePEO-C n'a pas encore été étudiée dans ce diagnostic différentiel. De plus, un faible degré d'insight plaiderait pour une cataphasie.
La catatonie périodique peut aussi s'accompagner d'un discours désorganisé en phase d'excitation. Il faut alors donner la priorité à la symptomatologie psychomotrice : mixité, akinésie, hyperkinésie affectant préférentiellement la motricité réactive et expressive, ainsi que parakinésie et stéréotypies. Les ruptures dans les chaines associatives ne sont alors à lire que comme l'équivalent de la désorganisation psychomotrice. Classiquement le patient utilise des phrases courtes, dont la construction grammaticale peut être simplifiée au point d'en devenir agrammatique (parler "petit nègre", défaut de conjugaison et d'accord...). Cela diffère des constructions paragrammatiques plus élaborées de la cataphasie. De plus, dans la catatonie périodique, il n'y a pas de trouble lexical autre que celui qui découlerait de persévérations ou de stéréotypies. Dans une phase inhibée, les stéréotypies ne sont pas suffisantes pour conclure à une catatonie périodique. En effet on peut aussi les observer en cas d'inhibition sévère de la pensée (phénomène de "release"). En revanche les parakinésies, la prédominance sur la motricité réactive et expressive (par exemple l'absence d'expression du visage) sont indicatrices d'une catatonie périodique. Dans la cataphasie, la motricité volontaire est la plus impactée, alors que la motricité expressive est sans anomalie d'où l'expression de perplexité que l'on observe même en phase d'inhibition.
Dans la phase initiale le diagnostic différentiel avec la paraphrénie affective peut être délicat tant les manifestations paranoïdes peuvent être à l'avant du tableau. A l'inverse, lors d'accès aigus, la paraphrénie affective peut présenter un certain degré de désorganisation. Mais les idées délirantes sont plus changeantes dans la cataphasie en raison du trouble du cours de la pensée. Là encore c'est le tableau résiduel, évalué à l'aide d'un test psychique expérimental qui permet souvent de lever le doute.
Le diagnostic différentiel avec une PMD est loin d'être anecdotique. La cataphasie peut prendre l'aspect d'un état maniaque comme d'un épisode dépressif. Surprenamment, la sensibilité à la désorganisation de la pensée et du langage des psychiatres formés à la CIM et au DSM est très faible lors de phase thymique dès lors qu'il n'y a pas de composante paranoïde. Cela tranche avec les psychiatres formés dans les anciens pays du bloc de l'est immigrés en France qui restent très attentifs à cette composante alors qu'ils ne l'évaluent pas dans leur langue natale et en font un marqueur de risque d'évolution de type schizophrénique.
La différenciation entre cataphasie excitée et manie est facile à faire dès lors que l'on reste attentif au type de désorganisation : celle-ci est secondaire à la tachypsychie dans la manie, alors qu'elle est présente en l'absence de pression de parole dans la cataphasie. Il y a de plus des erreurs lexicales et syntaxiques typiques. En phase inhibée, il n'est pas rare que des patients cataphasiques soient diagnostiqués de dépressifs (uni ou bipolaires) sur leur simple comportement alors qu'on ne retrouve ni sentiment de tristesse, ni perte du ressenti de plaisir à l'interrogatoire... Quand bien même l'un ou l'autre serait présent, les anomalies du langage et la désorganisation conceptuelle doivent permettre de faire le diagnostic différentiel. Les troubles du discours sont moins typiques puisqu'ils peuvent s'observer dans des formes pseudo-confusionnelles de PMD. Enfin un test psychique expérimental (re)fait à distance de l'épisode permet de trancher si l'évolution ne l'a pas déjà fait.
L'association de troubles du cours de la pensée et du langage n'est pour autant pas pathognomonique de la cataphasie. Elle ne s'observe que dans un autre phénotype rare : la paraphrénie incohérente. Cette dernière débute par une phase processuelle avant que ne s'installe un tableau clinique résiduel qui ne variera plus. Celui-ci est dominé par le délire et les hallucinations bien plus que par les troubles du discours et du langage. Les phénomènes hallucinatoires sont multimodaux mais dominés par les hallucinations acoustico-verbales. Les patients parlent ouvertement avec leurs voix, un phénomène très exceptionnel et très transitoire dans la cataphasie. Dans la paraphrénie incohérente, l'attention du sujet est captée par ce monde intérieur comme le montrent la vacuité du regard et l'absence d'expression faciale.
01/05/2020
Proposition de critères (recherche)
Attention, ces critères de recherche ont changés en 2014 (étude connect C3). Merci de vous référer à la version anglaise pour l'instant.
 Cliquez sur le lien ci-contre pour voir l'état actuel des critères diagnostics en anglais. Seuls les membres du CEP peuvent les modifier. Mais vous pouvez réagir soit en nous envoyant un mail, soit en insérant un commentaire.
Cliquez sur le lien ci-contre pour voir l'état actuel des critères diagnostics en anglais. Seuls les membres du CEP peuvent les modifier. Mais vous pouvez réagir soit en nous envoyant un mail, soit en insérant un commentaire.
01/05/2020
Rapport avec les classifications internationales
Le trouble débute le plus souvent par des accès de quelques mois sans symptômes résiduels, et la coloration thymique est souvent importante. La qualification de la pathologie évolue en fonction des épisodes entre trouble dépressif récurrent ou trouble bipolaire avec symptômes psychotiques plus ou moins congruents à l'humeur (20%) et trouble schizo-affectif selon la CIM-10 (40%), occasionnellement comme trouble schizophréniforme (DSM4R uniquement, et en phase de début), rarement comme une psychose aiguë polymorphe (CIM-10 uniquement). Enfin, 40% rentrent dans le cadre du diagnostic CIM-10 de schizophrénie.
01/05/2020
Terrain
Le plus souvent un homme (3 pour 1 femme). Les femmes pourraient être moins symptomatiques. Les femmes font plus souvent des formes inhibées et inversement les hommes plus fréquemment les formes excitées. L'âge de début moyen de la pathologie est de 25 ans chez l'homme, 29 ans chez la femme.
La charge héréditaire est forte avec environ 15% des apparentés du premier degré qui sont atteints (chiffre moyen qui n'inclut pas ceux qui pourraient développer le trouble à l'avenir). Lorsque l'effet de l'âge et les apparentés présentant un état résiduel sans jamais avoir présenté de phase psychotique sont pris en compte, quasiment 25% des apparentés du premier degré sont atteints. Le risque pour un enfant ayant un parent atteint de développer la maladie est d'environ 35%, ce qui survient surtout par la mère. Le type d'hérédité est sans doute de type récessif, mais une hérédité polygénique n'est pas formellement exclue.
01/05/2020
Pronostic
Sans traitement, l'évolution est péjorative à moyen terme, avec une accumulation de symptômes de plus en plus marquée à mesure que les épisodes se répètent. Avec le traitement, l'évolution est le plus souvent enrayée dans les formes 'positives' de cataphasie et on obtient des intervalles inter-épisodes de bonne qualité. Les formes inhibées restent de plus mauvais pronostic. Enfin, le risque suicidaire est très élevé, tout particulièrement en début d'évolution : 53% des patients font une tentative, 18% meurent par suicide.
01/05/2020
Traitement
Le contrôle des épisodes repose exclusivement sur les neuroleptiques. Ceux-ci permettent de réduire les symptomes psychotiques et une partie de la désorganisation du discours liée à la phase aigue. En revanche, il est inutile d'en augmenter le dosage pour traiter la désorganisation en phase résiduelle. Ils ne sont d'aucun effet sur les troubles du langage quelle que soit la phase. Si pour la prévention de la récidive, un neuroleptique reste incontournable, un add-on de lithium permet souvent d'en majorer l'efficacité. Les autres thymorégulateurs sont sans doute aussi efficaces.
01/05/2020
Hypothèse(s) étio-physiopathologique(s)
Selon Leonhard la cataphasie serait une forme non systématisée de schizophrénie. La raison de ce classement est liée à l'atteinte supposée de plusieurs systèmes et non d'un seul en raison de la polymorphie du tableau clinique. Il n'excluait pas que l'atteinte soit limitée à un système de régulation.
Etiologie
Sur le plan étiologique, la pathologie est incontestablement héritable avec 15 à 25% des apparentés du premier degré atteint, un chiffre qui monte à 36% si on inclut les parents présentant des anomalies du langage sans jamais avoir présenté de troubles affectifs ou psychotiques. A ce jour aucune analyse génétique n’a été conduite sur cette pathologie. La méfiance résiduelle que présentent ces patients dans l’intervalle libre les rend peu enclins à participer aux études.
Physiopathologie
Les symptômes caractéristiques de la pathologie évoquent l’implication des régions du langage. C’est effectivement ce qui a été observé lors de l’analyse des données fonctionnelles d’une étude en cours (Connect C3 - HUS n°2898). Des patients souffrants de cataphasie ont été comparés non seulement à des témoins, mais aussi à d'autres patients souffrants d'une autre psychose (une catatonie périodique) et donc aussi traités par antipsychotiques. Les cataphasiques présentaient une réduction de l’activité des jonctions temporo-pariétales droite et gauche (en bleu sur l'image ci-après). De plus ces structures présentaient une réduction de leur connectivité fonctionnelle avec l’ensemble des régions péricingulaires et tout particulièrement avec la région de Broca et son équivalent à droite.
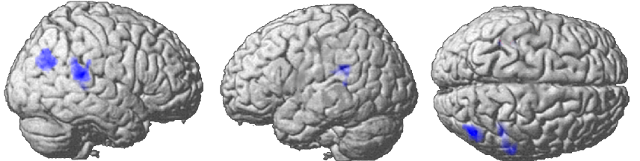
01/05/2020
Cas cliniques
Forme excitée : Roger, Marquin,
Production schizophasiques : Aloïse
Forme complète avec test psychique expérimental : Uda
01/05/2020
Références
Textes de référence
- Kraepelin E (1913) "Psychiatrie. Ein Lehrbuch für Studierende und Ärzte" III. Band. Klinische Psychiatrie". II. Teil, 8th ed. Leipzig: Johann Abrosius Barth p. 859-862. traduit en anglais (cf. version anglaise)
- Karl Kleist (1930) "Zur hirnpathologischen Auffassung der schizophrenen Grundstörungen. Die alogische Denkstörung“. Schweizer Archiv für Neurologie und Psychiatrie, 26, 99–102. traduit en anglais (1987) : “Alogical thought disorder: an organic manifestation of the schizophrenic psychological deficit”. In The Clinical Roots of the Schizophrenia Concept, ed. J. Cutting and M. Shepherd. Cambridge: Cambridge University Press (cf. version anglaise).
- Leonhard (2004) "Classification des psychoses endogènes", ed. 2015. en cours. traduit de "Aufteilung der endogenen Psychosen", ed. 2004. p. 99-109 (cf. version allemande). A aussi été traduit en anglais "Classification of endogeneous psychosis", ed. 1999. p. 95-104 (cf. version anglaise) ainsi qu'en espagnol "Clasificación de las psicosis endógenas", ed. 1999. (cf. version espagnole) (cf. livre).
- Leonhard (1991) "Diagnostic différentiel des psychoses endogènes", ed. 2014. p. 37-40. Traduit de "Differenzierte Diagnostik der endogenen Psychosen", ed. 1991. p. 28-30 (cf. version allemande) (cf. livre).
- Jabs B. "Untersuchungen zur Nosologie der Kataphasie". HDR soutenue en 2005 à Würzburg (version allemande).
- Binder F. "Formale Denkstörungen in der Normalbevölkerung: Prävalenz und Vergleich zu Angehörigen von Patienten mit Kataphasie" Thèse de médecine soutenue le 16 octobre 2009 à Würzburg (version allemande).
- Foucher J. (2009) "35 psychoses", p. 134-139 (cf. livre).
- Mainberger O. "Validation du test psychique expérimental pour le diagnostic de la cataphasie" Thèse de médecine soutenue le 30 octobre 2015 à Strasbourg
- Le test psychique expérimental opérationnalisé (TePEO)
Sélection d'articles
- Foucher JR, Zhang YF, Roser MM, Lamy J, De Sousa PL, Weibel S, Vidailhet P, Mainberger O, Berna F. (2018) A Double Dissociation Between Two Psychotic Phenotypes: Periodic Catatonia and Cataphasia. Progress in Neuropsychopharmacology and Biological Psychiatry (article, supplement1, supplement2) (doi) (Présentation vidéo en anglais).
